اختلال پوست کنی یک نوع اختلال روانی است که در زیر دستهی اختلالات وسواسی قرار دارد. افراد مبتلا به این اختلال به طریقی ناپیوسته و به شدت شروع به کندن پوست خود با استفاده از روشهای مختلف میکنند. این اختلال به عنوان یک اختلال روانشناختی در نظام تشخیصی و آماری اختلالات روانی ویراست پنجم DSM-5 شناخته شده است.
در این مقاله از برنا اندیشان، قصد داریم به توضیح جزئی و تخصصی این اختلال بپردازیم و از راهنمای تشخیصی و آماری مذکور برای تبیین بیشتر آن استفاده کنیم. افراد مبتلا به اختلال پوست کنی عمدتاً تحت تأثیر فکرها یا احساسات ناخواسته قرار گرفته و این عمل به نوعی به عنوان یک مکانیسم تسکین در برابر استرس یا اضطراب تلقی میشود.
با تکیه بر اطلاعات DSM-5، میتوان گفت که این اختلال معمولاً با دورههای عود و تشدید همراه است. تشخیص این اختلال نیاز به تجمیع اطلاعات در مورد نحوه و شدت کندن پوست، فرکانس این رفتارها، و تأثیرات آن بر زندگی روزمره فرد دارد. درمان این اختلال اغلب به همراه روشهای مشاوره و در برخی موارد مصرف داروهای روانپزشکی انجام میشود.
با توجه به شناخت بیشتر در مورد اختلال پوست کنی، میتوان اقدامات بهبودی را انجام داد و از افراد مبتلا به این اختلال حمایت کرد تا زندگی بهتری را تجربه کنند.
اختلال پوست کنی
اختلال کندن پوست یا اختلال excoriation (skin picking) یک اختلال وسواسی است که به صورت مزمن و دورهای ظاهر میشود. در این اختلال، فرد دارای تمایل به کندن پوست و ایجاد آسیب به خود است، که این عمل به شکل مکرر و به نوعی به عنوان یک الگوی رفتاری عود کننده و اعتیادآور تشخیص داده میشود.
این بیماری میتواند باعث ایجاد نوعی اعتیاد در فرد شود، به طوری که فرد به صورت مداوم درگیر این فعالیت شود و تلاشهای بیشتری برای مقابله با آن انجام دهد. برای درمان این اختلال، میتوان از دو رویکرد مختلف، یعنی درمان دارویی و مداخله رفتاری، استفاده کرد.
افراد مبتلا به این اختلال عمدتاً در طول روز به صورت مداوم با این مشکل مواجه هستند و حداقل یک ساعت از زمان خود را به کندن پوست اختصاص میدهند. تشخیص این اختلال نیازمند جمعآوری اطلاعات دقیق درباره فراوانی این رفتار، میزان آسیب به پوست و تأثیرات آن بر زندگی روزمره فرد است. بهبود در این اختلال ممکن است از طریق ترکیب مداخلات مشاورهای و مصرف داروهای مختلف به دست آید.
ملاک های تشخیصی اختلال پوست کنی
معیارهای تشخیصی اختلال پوست کنی به شرح زیر میباشد:
1. پوست کنی عودکننده: این اختلال به صورت مزمن ظاهر میشود و به آسیب زدن پوست منجر میشود. افراد مبتلا به این اختلال عمدتاً در طول زمان با تکرار اقداماتی نظیر کندن پوست خود، مواجه میشوند که به نوعی الگوی عودکننده در رفتار آنها تبدیل میشود.
2. اقدامات مکرر جهت متوقف کردن یا کاهش دادن پوست کنی: این اختلال همراه با تکرار اقداماتی است که به منظور کاهش یا متوقف کردن فعالیت پوست کنی انجام میشود. این اقدامات ممکن است به عنوان یک تلاش فرد برای کنترل و مدیریت این رفتار معرفی شوند.
3. پوست کنی باعث اختلال قابل مشاهده در عملکرد اجتماعی، شغلی یا سایر زمینههای مهم عملکرد میشود: این اختلال باعث ایجاد مشکلات قابل توجه در زندگی اجتماعی، شغلی یا سایر زمینههای حیاتی دیگر فرد میشود و به عبارت دیگر، تأثیرات آن در این حوزهها به صورت واضح قابل مشاهده است.
4. پوست کنی مربوط به تأثیرات فیزیولوژیکی مواد یا بیماری جسمانی نیست: این اختلال ناشی از تأثیرات مواد مخدر (مانند کوکائین) یا بیماریهای جسمانی دیگر نمیباشد، بلکه به عنوان یک اختلال روانی مستقل تشخیص داده میشود.
5. پوست کنی با نشانههای اختلال روانی دیگر قابل توجیه نمیشود: در اینجا به وضوح بیان شده که این اختلال با نشانههای اختلالات روانی دیگر، مانند هذیان یا توهمات لامسه ای در اختلال روان پریشی، رفتارهای بهبود بخشی در اختلال بدشکلی بدن، یا قصد صدمه زدن به خود در جرح خودکشیگرا، به خوبی توجیه نمیشود.
ویژگی های تشخیصی اختلال پوست کنی
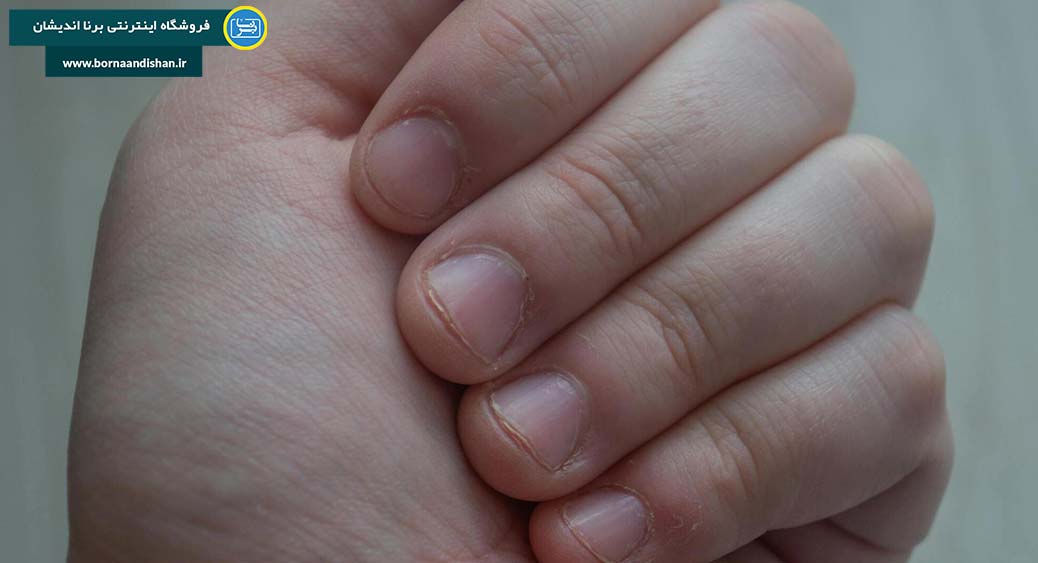
ویژگی اساسی اختلال پوست کنی، فعالیت کندن مستمر و دورهای پوست خود (ملاک الف) است. این اختلال به طور رایج در نواحیی از بدن مانند صورت، دستها و بازوها ایجاد میشود؛ اما بسیاری از افراد ممکن است این فعالیت را در نواحی متعدد دیگر بدن انجام دهند. افراد ممکن است از پوست سالم، انواع کوچکی از بی نظمیهای پوستی، یا حتی زخمهای پوستی ناشی از کندن پیشین (مانند کورک یا پینه) برای کندن پوست خود استفاده کنند.
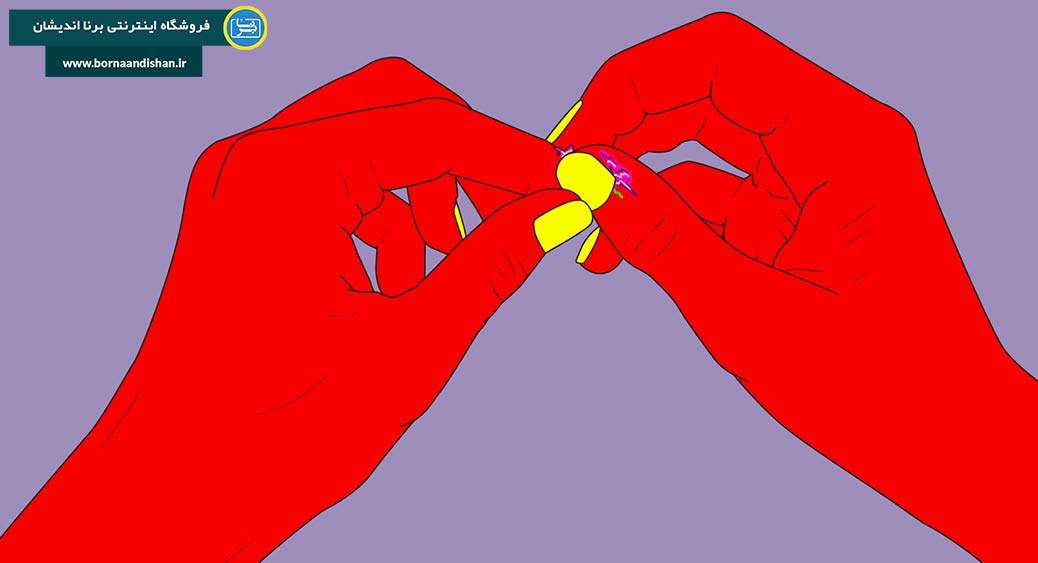
استفاده از ناخنها برای پوست کنی معمولی است، اما برخی از افراد از ابزارهایی مانند موچین، سوزن یا اشیاء دیگر برای این فعالیت استفاده میکنند. به علاوه، علاوه بر کندن پوست، ممکن است مالش فشردن، زدن نیشتر یا گاز گرفتن پوست نیز در افراد مبتلا به این اختلال وجود داشته باشد.
افراد مبتلا به این اختلال عمدتاً مقدار زیادی از وقت خود را برای این فعالیت صرف میکنند. این فرایند گاهی تا چند ساعت در روز ادامه پیدا کرده و گاهی حتی ممکن است مدتها یا سالها به طول انجامد. ملاک الف بیان میکند که این فعالیت به ضایعات پوستی منجر شود، هرچند افراد معمولاً تلاش میکنند تا این ضایعات را پنهان کنند یا با استفاده از آرایش یا لباسهای مناسب استتار دهند.
افراد مبتلا به اختلال پوست کنی با تلاش بزرگی سعی در کاهش یا متوقف کردن این عادت ناخواسته دارند (ملاک ب). این تلاشها ممکن است به شکلهای مختلف از جمله مصرف زمان و انرژی بیشتر برای مدیریت این فعالیت، تحمل فشارهای روانی، یا استفاده از روشهای مختلف برای جلوگیری یا کاهش این رفتار ناپسند انجام گیرد. این تواناییها و تکنیکها معمولاً جزء جهود فرد در راستای مدیریت و کنترل اختلال پوست کنی محسوب میشوند.
ملاک ج، به ما نشان میدهد که اختلال پوست کنی نه تنها به صورت جسمانی آثار مخربی دارد، بلکه نیز ناراحتی یا اختلال قابل ملاحظه بالینی را در عملکرد اجتماعی، شغلی یا زمینههای حیاتی دیگر ایجاد میکند. اصطلاح “ناراحتی” به عواطف منفی اشاره دارد که ممکن است توسط فرد مبتلا به پوست کنی احساس شوند؛ به عنوان مثال، احساس عدم کنترل، شرمندگی و خجالت.
اختلال قابل مشاهده میتواند تأثیر گذاری در چند زمینه مختلف از جمله اجتماعی، شغلی، تحصیلی و اوقات فراغت داشته باشد. این اثرات ممکن است ناشی از اجتناب از موقعیتهای اجتماعی باشد که به عنوان نتیجهای از اختلال پوست کنی ایجاد میشود. این توضیحات نشان میدهند که این اختلال به طور جدی توانایی فرد را در مواجهه با موقعیتهای زندگی اجتماعی و حرفهای خود را محدود کرده و ناراحتیهای مهمی را ایجاد کرده است.
ویژگی های مرتبط با تشخیص اختلال پوست کنی
پوست کنی میتواند به همراه دامنهای از رفتارها یا تشریفات مرتبط باشد که در آن پوست یا دلمههای روی زخم جایگزین میشوند. بنابراین، افراد ممکن است به دنبال نوع خاصی از دلمه باشند تا آن را کنند و پس از کندن، ممکن است آن را بررسی یا بازی کنند یا حتی مصرف کنند.
پوست کنی ممکن است با تنوع عواطف همراه باشد. ممکن است این رفتار به وسیله احساساتی همچون اضطراب یا کسالت راه اندازی شود، احتمالاً با افزایش احساس تنش قبل از کندن پوست یا زمانی که فرد سعی میکند در مقابل تمایل به کندن مقاومت کند. همچنین، این عمل ممکن است در لحظاتی که پوست یا دلمه کنده میشود، به ارضا، لذت یا حتی احساس آرامش منجر شود. این توضیحات بر اهمیت درک ارتباطات رفتاری و هیجانی در اختلال پوست کنی تأکید میکنند.
بعضی افراد به عنوان پاسخ به اختلال محدود پوست یا تسکین از احساسات ناخوشایند جسمانی، به پوست کنی متوسل میشوند. عموماً، در زمان پوست کنی، حس دردی که همراه با این فعالیت است، گزارش نشده و به دلیل عدم شناخت این درد، افراد به این موضوع اشاره نمیکنند.
برخی افراد ممکن است به طور مرتب این عمل را متمرکز کنند، به این معنی که آن را با توجه به تنش قبلی و آرامش بعدی انجام میدهند. همچنین، افراد دیگر ممکن است به صورت اتوماتیک و بدون آگاهی کامل در زمانی که تنش قبلی حاکم نیست، پوست کنی کنند. برخی افراد ممکن است الگوی رفتاری مختلط را از هر دو نظر اعمال کنند.
در بیشتر موارد، فعالیت پوست کنی به صورت علنی در حضور افراد دیگر اجرا نمیشود، به جز افراد نزدیک خانواده. علاوه بر این، برخی افراد این عادت را به دیگران اعلام کرده و در مورد آن با آنان صحبت میکنند.
شیوع اختلال پوست کنی
در کل جمعیت، اختلال پوست کنی در بزرگسالان با شیوع حدود 1/4 درصد یا ممکن است کمی بیشتر دیده شود. از افراد مبتلا به این اختلال، سه چهارم یا حتی بیشتر آنها زنان هستند. این نسبت جنسیتی احتمالاً تفاوت واقعی جنسیتی در این اختلال را نمایان میکند. با این حال، ممکن است نوع و رویکرد درمانی متفاوتی به وسیله جنسیت یا نگرشهای فرهنگی نسبت به ظاهر، در میان افراد مبتلا به این اختلال، تأثیرگذار باشد.
شکل گیری و روند اختلال پوست کنی
اگرچه افراد مبتلا به اختلال پوست کنی ممکن است در هر سنی نشان دهند، اما بیشترین شیوع این اختلال معمولاً در طول دوران نوجوانی آغاز میشود و معمولاً همزمان با شروع یا پس از شروع دوره بلوغ رخ میدهد. اغلب این اختلال با ظاهر بیماریهای پوستی، مانند جوش صورت، آغاز میشود. نکته قابل توجه این است که محلهایی که تحت تأثیر قرار میگیرند ممکن است در طول زمان تغییر کنند.
ریتم این اختلال معمولاً مزمن است و اگر به درستی درمان نشود، ممکن است شدت آن در طول زمان افزایش یا کاهش یابد. برخی از افراد ممکن است این اختلال را بهطور متناوب تجربه کنند، به این معنا که هر بار ممکن است برای دورههای زمانی مختلف، مثلاً چند هفته، چند ماه یا حتی چند سال، ظاهر شود و سپس به طور موقت برود.
عوامل خطر و پیش آگهی اختلال پوست کنی
عوامل خطر و پیشآگهی اختلال پوست کنی یک موضوع مهم در حوزه روانشناسی و پزشکی است. عوامل خطر این اختلال میتوانند شامل عوامل ژنتیکی، محیطی و فرهنگی باشند. افرادی که تاریخچه خانوادگی اختلال پوست کنی دارند، احتمال بیشتری برای ابتلا به این اختلال دارند.
همچنین، مواجهه با استرسهای زندگی، اضطراب، یا تجربه وقوع رویدادهای ناگوار میتوانند عوامل خطر زیادی باشند. برخی از علائم پیشآگهی این اختلال شامل روشن شدن پوست، افزایش ناگهانی در فعالیت پوست کنی، یا تغییر در نحوه مدیریت استرس و احساسات میباشد. شناخت عوامل خطر و نشانههای پیشآگهی اختلال پوست کنی اساسی است تا بهبود درمان و پیشگیری از این اختلال فراهم شود.
ژنتیکی و فیزیولوژیکی
اختلال پوست کنی در افراد مبتلا به اختلال وسواس جبری (OCD) و افرادی که در ارتباط نزدیک با افراد مبتلا به این اختلال قرار دارند، اغلب شیوع بیشتری دارد نسبت به کل جمعیت. به عبارت دیگر، این اختلال در افرادی که خود با OCD مبتلا هستند و افرادی که اعضای خانواده درجه اول آنها هستند، احتمالاً بیشتر از میانگین جمعیت عمومی رخ میدهد. این موضوع نشان دهنده ارتباط نزدیک بین اختلال پوست کنی و OCD، به خصوص در محیط خانوادگی، و نیاز به توجه و پشتیبانی بیشتر در این زمینه است.
شاخص های تشخیصی
غالباً افراد مبتلا به اختلال پوست کنی، عمدتاً فعالیت پوست کنی خود را تأیید میکنند و بنابراین، در بسیاری از موارد تشخیص بیماریهای پوستی به ندرت لازم است. با این وجود، این اختلال میتواند از نظر آسیبشناسی بافتی، ویژگیهای ممیزی داشته باشد.
در اینجا، با کندن پوست به عنوان یک رفتار، احتمالاً میتوانیم به ویژگیهای مختلف در مورد بافت پوست، نظیر التهاب، زخمزدایی ناقص، یا تغییرات در نسجی اشاره کنیم. این توضیحات نشان میدهند که اگرچه این اختلال اغلب به عنوان یک رفتار خودآزار معرفی میشود، اما در واقع ممکن است به شناخت نشانگان زیستی و بافتی در مورد وضعیت پوستی فرد کمک کند.
پیامدهای کارکردی اختلال پوست کنی
اختلال پوست کنی به طور معمول با ناهنجاریهای اجتماعی و شغلی همراه است. بسیاری از افراد مبتلا به این اختلال، حداقل یک ساعت از روز را برای فعالیت پوست کنی، فکر کردن به کندن و مقاومت در برابر نیاز به کندن پوست صرف میکنند. برخی افراد از اجتناب از مواجهه با موقعیتهای اجتماعی یا حضور در جلسات یا مراسمهای اجتماعی خبر میدهند.
بسیاری از افراد مبتلا به این اختلال، حداقل به صورت روزانه یا هفتگی با تأثیرات منفی این اختلال در محیط کاری مواجه میشوند. این افراد معمولاً مشکلاتی مانند غیبت از محل تحصیل، دشواریها در مدیریت وظایف مدرسه و مشکلات در مطالعه ناشی از اختلال پوست کنی را تجربه میکنند.
عوارض جسمانی ناشی از پوست کنی شامل آثار جدی میشوند که میتوانند منجر به صدمه بافتی، ایجاد زخم و حتی عفونتهای جدی شوند. در برخی موارد، این عوارض به گونهای مهلک و خطرناک خود را نشان میدهند. گزارشها نشان میدهد که التهاب غشای زلالی مچ دستها ناشی از پوست کنی مزمن به ندرت اتفاق میافتد.
این اختلال معمولاً به صدمات آشکار بافتی و ایجاد زخم منتهی میشود. درمان پوست کنی معمولاً نیازمند مراجعه به پزشک بوده و در بعضی موارد، ممکن است به جراحی نیاز داشته باشد. علاوه بر این، استفاده از آنتیبیوتیکها نیز برای کنترل و پیشگیری از عفونتهای ناشی از پوست کنی ضروری است.
تشخیص افتراقی اختلال پوست کنی
تشخیص افتراقی اختلال پوست کنی، فرآیندی است که توسط حرفهاین حوزه انجام میشود و هدف آن تمییز بین اختلال پوست کنی و سایر اختلالات روانی یا پوستی میباشد. در این فرآیند، از ابزارهای مختلفی نظیر مصاحبههای کلینیکی، استفاده از پرسشنامهها و مقیاسهای ارزیابی و اطلاعات به دست آمده از نظرات خانواده و دیگر افراد نزدیک به فرد مبتلا به اختلال پوست کنی استفاده میشود.
علاوه بر این، بررسی نشانهها و علائم همراه با بررسی تاریخچه زندگی و فعالیتهای روزانه فرد از دیگر مراحل مهم در تشخیص افتراقی این اختلال محسوب میشود. توجه به این نکته که اختلال پوست کنی معمولاً با نقصهای زیستی و رفتاری در زندگی فرد همراه است، در تشخیص صحیح این اختلال بسیار حائز اهمیت است.
وسواس فکری – عملی و اختلالات مربوط دیگر
وسواسهای عملی شستن افراطی که به عنوان یک عارضه در افراد مبتلا به اختلال وسواسی-اجباری (OCD) ظاهر میشوند، ممکن است به آسیبهای جدی در پوست منجر شوند و در برخی موارد، پوست کنی به عنوان نتیجهای از این عوارض عملی ظاهر گردد.
در افراد مبتلا به اختلال بدشکلی بدن، ممکن است این وسواسهای عملی به شکل پوست کنی مشهود شوند، که نمایانگر نگرانیها و ترسهای ظاهری در ظاهر فرد میباشند. اما در این موارد، تشخیص اختلال پوست کنی به عنوان یک اختلال مستقل و مجزا نباید قائل شود. باید توجه داشت که وسواس فکری-عملی با اختلال مرتبط دیگری مانند اختلال بدشکلی بدن متفاوت است و نباید به اشتباه این دو را یکسان تلقی کرد.
اختلال عصبی رشدی
هرچند اختلال حرکت قالبی ممکن است با رفتارهای تکراری صدمه زدن به خود آشکار شود، اما شروع این اختلال معمولاً در اوایل دوره رشد اتفاق میافتد. به عنوان مثال، افراد مبتلا به اختلال عصبی-ژنتیکی نشانگان پرادر-ویلی ممکن است از ابتدای این اختلال با پوست کنی مواجه شوند، و نشانههای آنها ممکن است با معیارهای اختلال حرکت قالبی همخوانی داشته باشند. در حالی که تیکها در افراد مبتلا به اختلال توره ممکن است به رفتار صدمه زدن به خود منجر شوند، اما این رفتار در اختلال پوست کنی به صورتی مشابه با تیک نیست و دارای ویژگیهای خود است.
اختلال روان پریشی
پوست کنی ممکن است به عنوان یک واکنش به هذیانها، مانند احساس حضور انگل یا توهمات لامسه ای که شامل توهم لمس حشره میشوند، در افراد مبتلا به اختلال روان پریشی پدید آید. در این حالات خاص، توجه به این نکته ضروری است که اختلال پوست کنی به عنوان یک اختلال مستقل نباید تشخیص داده شود.
به عبارت دیگر، در صورتی که پوست کنی به دنبال هذیانها و توهمات لامسه ای حاصل از اختلال روان پریشی باشد، تشخیص این اختلال نباید به طور غیر صحیح قرار گیرد و باید به عوامل روانشناختی و ناشی از اختلال روان پریشی توجه شود.
اختلالات دیگر
اگر کندن پوست بیشتر به عنوان یک عمل ناخودآگاه به نظر بیاید و از طریق آسیب رساندن به خود باشد، که به طور واضح نشاندهنده مشخصات غیر خودکشی گرایانه میباشد، تشخیص اختلال پوست کنی اغلب قابل انجام نیست.
در این موارد، ضروری است به دقت بررسی شود که آیا کندن پوست نتیجهای از ناخودآگاهی و غیر خودآگاه بدون هدف خودکشی میباشد یا اینکه مشکل اصلی در دیگر عوامل روانی، شخصیتی یا اجتماعی است. این تفاوت در تشخیص ممکن است به ما کمک کند تا درمان مناسب و موثرتری را برای فرد مبتلا به مشکلات خود ارائه دهیم.
نشانه جسمانی و اختلالات مربوط
در صورتی که آسیب پوستی به عنوان نتیجه اصلی از رفتارهای گول زننده و تداومی در اختلال ساختگی ظاهر شود، شناخت این ضایعه به عنوان اختلال پوست کنی به صورت کامل امکانپذیر نمیباشد. در این حالت، لازم است توجه به این نکته شود که آیا ضایعه پوستی ناشی از عملیات گول زننده در اختلال ساختگی است یا اینکه مسئله اصلی در خود اختلال ساختگی و عوامل روانی و شخصیتی مرتبط با آن قرار دارد. این تمایز میتواند در تعیین راههای درمانی مؤثرتر و مناسبتر برای فرد مبتلا به این مشکلات کمک کند.
بیماری های جسمانی دیگر
اگر کندن پوست به علت بیماری جسمانی دیگری اتفاق بیفتد، تشخیص اختلال پوست کنی به عنوان یک اختلال جداگانه اعمال نمیشود. به عبارت دیگر، اگر کندن پوست به علت بیماری جسمانی مانند جرب یا گال رخ دهد که همواره با خارش همراه است، این مورد به عنوان اختلال پوست کنی تشخیص داده نمیشود. با این وجود، این نکته ممکن است مطرح شود که اختلال پوست کنی ممکن است به دلیل بیماری پوستی اولیه ایجاد یا تشدید شده باشد.
به عنوان مثال، جوش صورت میتواند به اندازهای خارش و کندن پوستی منجر شود که ممکن است همزمان با اختلال پوست کنی ارتباط داشته باشد. برای تمایز بین این دو وضعیت بالینی (جوش صورت با خارش و کندن به همراه اختلال پوست کنی)، نیاز به ارزیابی دقیق و جداگانهای است تا مشخص شود که چه اندازه اختلال پوست کنی فرد از بیماری پوستی اساسی مستقل شده است.
اختلالات ناشی از مواد یا دارو
استفاده از مواد خاصی مانند کوکائین نیز میتواند منجر به ظاهر نشانههای پوست کنی شود، در این صورت اختلال پوست کنی نباید به عنوان یک اختلال جداگانه تشخیص داده شود. اگر این نوع پوست کنی اهمیت بالینی داشته باشد، در این صورت تشخیص وسواس فکری-عملی ناشی از مصرف مواد و اختلال مرتبط با آن باید مدنظر قرار گیرد.
به عبارت دیگر، اگر پوست کنی به عنوان یک واکنش به مصرف مواد خاص تظاهر کند، لازم است تا این احتمال که این رفتار به علت وسواس فکری-عملی ناشی از مصرف مواد است، مدنظر قرار گیرد. این نکته مهم است که به تشخیص صحیح برسیم و از اشتباه در تفسیر نشانهها جلوگیری شود.
همزمانی اختلالات
اختلال پوست کنی به طور معمول همراه با اختلالات روانی دیگر نظیر اختلال وسواسی-عملی (OCD)، اختلال موکنی و اختلال افسردگی اساسی رخ میدهد. در بسیاری از موارد، افراد مبتلا به اختلال پوست کنی، به جز پوست کنی خود، رفتارهای تکراری متمرکز بر بدن دیگری نیز دارند، همچون ناخن جویدن. این نشانهها ممکن است به تشخیص اضافی اختلال وسواسی-عملی و اختلال مرتبط با آن اشاره کنند؛ به این معنا که رفتار تکراری متمرکز بر بدن درونی در فرد وجود دارد. این تداخلات روانی همبستگیهایی با اختلال پوست کنی دارند و در تشخیص و درمان این اختلالات، نیاز به یک نگرش جامع و هماهنگ وجود دارد.
درمان اختلال پوست کنی
درمان اختلال پوست کنی معمولاً شامل یک ترکیب چند جنبه ای از مداخلات روانشناختی، درمانهای دارویی، و حمایتهای اجتماعی است. در ادامه توضیحات بیشتری درباره این موارد آورده شده است:
1. مداخلات روانشناختی (Psychological Interventions):
– تحلیل رفتاری:
– این روش بررسی عوامل تحریککننده و پاداشی پوست کنی متمرکز شده و رفتارهای ناخواسته را شناسایی میکند.
– آموزش مهارتهای مدیریت تناقض (Cognitive Behavioral Therapy – CBT):
– با استفاده از CBT یا همان درمان شناختی رفتاری، افراد نقشه ذهنی خود را درک کرده و مهارتهای مدیریت تناقض را یاد میگیرند.
– آموزش مهارتهای مقابله:
– توسعه مهارتهای مقابله مثل تحمل استرس و تنظیم احساسات میتواند به افراد در کاهش پوست کنی کمک کند.
2. درمانهای دارویی:
– مهارتهای متنوع:
– مصرف داروهای ضدافسردگی یا آنتیاکسیدانها ممکن است در کاهش نشانههای افسردگی یا اضطراب مؤثر باشد.
– داروهای ضد اعتیاد:
– برخی داروها مانند N-acetylcysteine (NAC) برای کمک به کاهش رفتارهای اعتیاد مورد استفاده قرار میگیرند.
3. حمایت اجتماعی و خانوادگی:
– تحت نظر گرفتن خانواده:
– مشاوره خانواده به افراد و خانوادههای مبتلا به اختلال پوست کنی کمک میکند تا بهبودی و تسهیل در مداخلات درمانی را فراهم کند.
– حمایت اجتماعی:
– حضور حمایت اجتماعی از دیگران، از جمله دوستان، همکاران یا گروههای حمایتی، میتواند در مسیر درمانی مؤثر باشد.
به طور کلی، درمان اختلال پوست کنی نیاز به ترکیب مداخلات مختلف دارد تا به بهبود و مدیریت بهتر این اختلال برسیم. انجام مشاوره با متخصصین بهداشت روانی و پزشکان متخصص از اهمیت ویژهای برخوردار است.
نتیجه گیری
اختلال پوست کنی یک اختلال روانی است که با کندن یا آسیب رساندن به پوست خود، زخمها یا صدمات ایجاد میکند. این اختلال اغلب در افرادی که به اختلالات اضطرابی یا افسردگی مبتلا هستند، دیده میشود. رفتار پوست کنی میتواند به عنوان یک راه برای تسکین دادن به احساسات منفی یا کنترل اضطراب برخی افراد عمل کند.
این اختلال تأثیرات جسمی و روانی قابل توجهی داشته و میتواند زندگی اجتماعی، حرفهای، و عاطفی فرد را تحت تأثیر قرار دهد. درمان اختلال پوست کنی معمولاً شامل مداخلات روانشناختی، داروها و حمایت اجتماعی است. افزایش آگاهی درباره این اختلال، تشخیص زودرس و ارائه درمان مناسب میتواند به بهبود و مدیریت این وضعیت کمک کند.