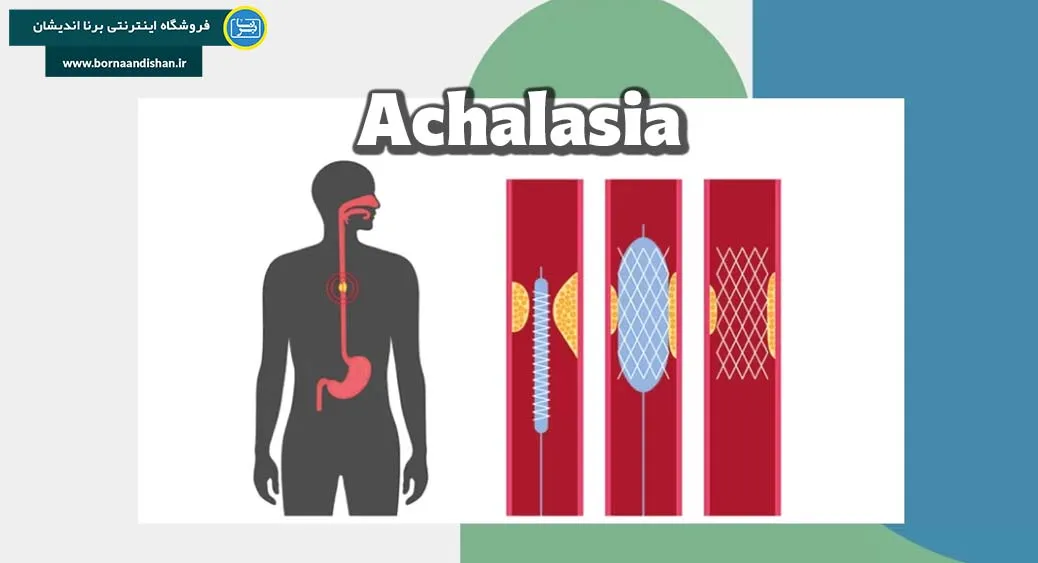
آشالازی (Achalasia) یک بیماری گوارشی است که در آن عملکرد حرکتی مری دچار اختلال میشود. این اختلال به علت از دست رفتن سلولهای گانگلیونی در شبکه میانتریک مری ایجاد میگردد. بروز این بیماری تقریباً در ۱ نفر از هر ۱۰۰ هزار نفر مشاهده میشود و معمولاً افراد بین سنین ۲۵ تا ۶۰ سال را تحت تأثیر قرار میدهد. در صورت پیشرفت طولانی مدت بیماری، تقریباً تمامی سلولهای گانگلیونی مری تخریب میشوند که میتواند منجر به مشکلات جدی در بلع غذا و عملکرد طبیعی مری گردد. این بیماری با علائمی همچون دشواری در بلع (دیسفاژی)، درد قفسه سینه، و برگشت محتویات غذا به مری همراه است که میتواند کیفیت زندگی بیمار را به شدت تحت تاثیر قرار دهد. درمانهای موجود شامل روشهای دارویی، بالوندرمانی و جراحی است که هر یک با توجه به شدت و پیشرفت بیماری تجویز میشوند.
در این بخش از مجله علمی برنا اندیشان، قصد داریم شما را به سفری هیجانانگیز و آموزنده ببریم. در این سفر، به بررسی کامل و جامع یکی از پیچیدهترین بیماریهای گوارشی به نام “آشالازی مری” خواهیم پرداخت. آمادهاید تا با ما همراه شوید و تمام زوایای این بیماری را کشف کنید؟ پس کمربندها را ببندید و تا انتهای مقاله با برنا اندیشان همراه بمانید! این ماجراجویی علمی پر از نکات جالب و اطلاعات ارزشمند است که نباید آن را از دست بدهید.
بیماری آشالازی چه علتی دارد؟
آشالازی یک بیماری نادر گوارشی است که علت آن به از بین رفتن هر دو نوع نورونهای گانگلیونی تحریکی (کولینرژیک) و مهاری (نیتریک اکسید) در مری برمیگردد. نورونهای مهاری نقش حیاتی در شل شدن اسفنکتر تحتانی مری (Lower Esophageal Sphincter – LES) هنگام بلع و عبور امواج انقباضی پریستالتیک دارند. در نبود این نورونها، اسفنکتر تحتانی مری در هنگام بلع نمیتواند به درستی شل شود و امواج پریستالتیک نیز غایب خواهند بود. در نتیجه، غذا در مری باقی میماند و وارد معده نمیشود.
تحقیقات نشان میدهند که فرآیند خودایمنی به عنوان علت اصلی نابودی سلولهای گانگلیونی در آشالازی مطرح است. این روند خودایمنی ممکن است ناشی از عفونت مخفی با ویروس هرپس سیمپلکس ۱ (HSV-1) و حساسیت ژنتیکی افراد باشد.
پیشنهاد میشود به کارگاه پزشکی شناخت بیماری ایدز مراجعه فرمایید. موارد پیشرفته آشالازی با گشاد شدن و اتساع مری همراه است، که ممکن است مری به شکل سیگموئید تغییر شکل دهد و اسفنکتر تحتانی مری ضخیمتر شود. این تغییرات ساختاری میتوانند منجر به افزایش مشکلات بلع و انسداد مری شوند، که تأثیر منفی بیشتری بر کیفیت زندگی بیمار دارد. تشخیص زودهنگام و درمان مناسب میتواند به کاهش عوارض و بهبود وضعیت بیمار کمک کند.
علائم آشالازی چیست؟
آشالازی یک بیماری گوارشی است که با نشانهها و علائم متعددی همراه است. این علائم میتوانند شامل موارد زیر باشند:
دشواری در بلع (دیسفاژی)
بیشتر بیماران با آشالازی از دیسفاژی یا بلع دشوار، چه نسبت به مایعات و چه جامدات، شکایت میکنند. این مشکل بلع معمولاً به تدریج پیشرفت میکند و میتواند منجر به ناراحتی و کاهش وزن شود.
رگورژیتاسیون یا بازگشت مواد غذایی به دهان
رگورژیتاسیون زمانی رخ میدهد که غذا، مایعات و ترشحات در مری تجمع مییابند و به دهان بازمیگردند. در موارد پیشرفته آشالازی، این بازگشت میتواند باعث بروز مشکلات جدیتری مانند برونشیت، پنومونی (عفونت ریه یا ذاتالریه) و آبسه ریه شود، زیرا مواد غذایی و مایعات ممکن است به ریهها آسپیره شوند.
درد قفسه سینه
درد قفسه سینه معمولاً در مراحل اولیه بیماری آشالازی ظاهر میشود و احتمالاً به علت اسپاسم یا انقباض مری است. بیماران این درد را به صورت چنگ زننده و فشاری در پشت جناغ احساس میکنند که ممکن است به گردن، بازوها، فک (آرواره) و حتی کمر و پشت در بین دو کتف گسترش یابد. به طور متناقض، برخی بیماران از سوزش سردل نیز شکایت دارند که ممکن است معادل درد قفسه سینه باشد.
تاثیر درمان بر علائم
درمان آشالازی عمدتاً باعث بهبود علائم دیسفاژی و رگورژیتاسیون میشود. با این حال، ممکن است درد قفسه سینه به طور کامل برطرف نشود و نیاز به مراقبت و درمانهای تکمیلی باشد. با تشخیص زودهنگام و درمان مناسب، میتوان بسیاری از این علائم را مدیریت کرده و کیفیت زندگی بیمار را بهبود بخشید.
تشخیص افتراقی های آشالازی
تشخیص افتراقیهای آشالازی شامل بررسی و تمایز از سایر شرایطی است که میتوانند علائم مشابهی ایجاد کنند. مهمترین این شرایط شامل سرطان مری، به ویژه کارسینومهای مری، است که میتواند با علائم دیسفاژی و رگورژیتاسیون مشابه آشالازی ظاهر شود. سایر بیماریها نظیر اسکلرودرمی و سایر اختلالات حرکتی مری مانند اسپاسم منتشر مری نیز باید در نظر گرفته شوند، زیرا این اختلالات نیز میتوانند باعث درد قفسه سینه و دیسفاژی شوند.
همچنین، بیماریهای عفونی مانند عفونت با ویروس هرپس و بیماری شاگاس، که میتوانند منجر به تخریب عصبی مشابهی شوند، باید مورد توجه قرار گیرند. برای تشخیص دقیق، معمولاً از روشهایی مانند مانومتری مری، تصویربرداری با اشعه ایکس و آندوسکوپی استفاده میشود تا به طور قطعی بتوان آشالازی را از سایر اختلالات مشابه تفکیک کرد.
بیماری شاگاس
بیماری شاگاس در برخی مناطق مرکزی برزیل، ونزوئلا و شمال آرژانتین به صورت اندمیک وجود دارد و توسط نیش ساس معروف به “ساس بوسهزن” (Reduviid Bug یا Kissing Bug) منتقل میشود. این حشره ناقل تک یاختهای به نام تریپانوزوما کروزی (Trypanosoma cruzi) است که عامل اصلی بیماری شاگاس محسوب میشود.
مرحله مزمن بیماری شاگاس معمولاً چندین سال پس از عفونت اولیه با تریپانوزوما کروزی بروز میکند. در این مرحله، سلولهای گانگلیونی سیستم عصبی خودمختار (اتونوم) در سراسر بدن تخریب میشوند. این تخریب میتواند بخشهای مختلفی از بدن را تحت تاثیر قرار دهد، از جمله:
- قلب: ممکن است باعث بروز مشکلات قلبی همچون نارسایی قلبی، آریتمیها و کاردیومیوپاتی شود.
- رودهها: تخریب سلولهای گانگلیونی میتواند منجر به مشکلات گوارشی جدی، مانند مگاکولون (گشاد شدن شدید روده بزرگ) شود.
- مجاری ادراری: مشکلاتی در عملکرد مثانه و سایر قسمتهای دستگاه ادراری ممکن است بروز کند.
- مجاری تنفسی: ممکن است منجر به مشکلات تنفسی و کاهش کارایی دستگاه تنفسی شود.
بیماری شاگاس به دلیل اثرات طولانیمدت و مزمن خود نیازمند تشخیص زودهنگام و درمان مناسب است تا بتوان از پیشرفت آن جلوگیری کرده و کیفیت زندگی بیماران را بهبود بخشید.
آشالازی کاذب
آشالازی کاذب حالتی است که در آن سلولهای توموری به بافت مری یا معده نفوذ کرده و علائمی مشابه با آشالازی ایجاد میکنند. این وضعیت بهطور شایع در سرطانهای معده و بخش دیستال مری مشاهده میشود. آشالازی کاذب حدود ۵٪ از موارد آشالازی را شامل میشود و در افراد مسنتر، با شروع ناگهانی علائم (معمولاً کمتر از یک سال) و کاهش وزن شدیدتر شایعتر است. به دلیل این ویژگیها، آندوسکوپی باید جزو ارزیابیهای اولیه در تشخیص آشالازی قرار گیرد.
در مواردی که شک بالینی به آشالازی کاذب بالا باشد و آندوسکوپی نتواند تشخیص قطعی را ارائه دهد، انجام سیتی اسکن یا اولتراسوند آندوسکوپیک (Endoscopic Ultrasound EUS) میتواند مفید باشد. این روشها کمک میکنند تا تصویری دقیقتر از بافتها و تومورهای احتمالی بدست آید.
بهندرت، آشالازی کاذب ممکن است به علت یک سندرم پارانئوپلاستیک رخ دهد، که در آن آنتیبادیهای ضد نورونی در خون گردش میکنند و باعث اختلالات عصبی شبیه به آشالازی میشوند. تشخیص صحیح و تمایز آشالازی کاذب از آشالازی واقعی بسیار مهم است، زیرا درمان و پیشآگهی این دو حالت میتواند متفاوت باشد.
تشخیص آشالازی چگونه انجام میشود؟
تشخیص آشالازی با گرفتن شرح حال کاملی از بیمار آغاز میشود. در این مرحله، پزشک به بررسی علائم مشخصه آشالازی میپردازد، از جمله دشواری در بلع (دیسفاژی)، گیر کردن آب و غذا در گلو، بوی بد دهان، مشکلات در قورت دادن غذا، بازگشت مواد غذایی به دهان (رگورژیتاسیون)، و کاهش وزن. هر یک از این علائم میتواند به شناسایی اولیه بیماری کمک کند.
پس از جمعآوری اطلاعات از شرح حال بیمار، پزشک به انجام تستهای تشخیصی مختلف میپردازد. این تستها شامل:
1. مانومتری مری: این تست اندازهگیری فشار داخل مری و عملکرد عضلات آن را ممکن میسازد. در مانومتری، یک لوله نازک از طریق بینی یا دهان وارد مری میشود تا فشارهای موجود در نواحی مختلف مری و اسفنکتر تحتانی مری را اندازهگیری کند. این تست به تشخیص دقیق اختلالات حرکتی مری کمک میکند.
2. آندوسکوپی: در این روش، یک لوله باریک و انعطافپذیر که در انتهای آن یک دوربین قرار دارد، از طریق دهان وارد مری میشود. آندوسکوپی به پزشک امکان مشاهده مستقیم داخل مری و معده را میدهد تا هر گونه التهاب، تنگی یا توده غیرطبیعی را شناسایی کند.
3. تصویربرداری با اشعه ایکس (بلع باریم): در این تست، بیمار مایعی حاوی باریم را میبلعد و سپس از مری و معده تصویربرداری میشود. باریم، که یک ماده کنتراستدهنده است، به وضوح ساختارهای مری و عملکرد آنها را نشان میدهد و به تشخیص ناهنجاریهای موجود کمک میکند.
این مراحل تشخیصی به پزشکان کمک میکنند تا آشالازی را به طور دقیق تشخیص داده و از سایر اختلالات مشابه تمایز دهند. تشخیص صحیح و زودهنگام برای مدیریت موثر بیماری و جلوگیری از پیشرفت آن بسیار حیاتی است.
آزمایشها و تستهای تشخیصی بیماری آشالازی
تشخیص بیماری آشالازی عمدتاً با استفاده از دو تست اصلی صورت میگیرد: رادیوگرافی بلع باریم و مانومتری مری.
1. رادیوگرافی بلع باریم: در این روش، بیمار مایعی حاوی باریم مینوشد و سپس از طریق اشعه ایکس، تصاویری از مری و معده گرفته میشود. باریم به عنوان مادهای کنتراستدهنده عمل میکند که ساختارهای داخلی مری را به وضوح نشان میدهد. این تصاویر به پزشک کمک میکنند تا ناهنجاریهایی مانند اتساع مری و عدم باز شدن صحیح اسفنکتر تحتانی مری را شناسایی کند.
2. مانومتری مری: این تست فشار داخل مری و عملکرد عضلات آن را اندازهگیری میکند. یک لوله نازک از طریق بینی یا دهان وارد مری میشود و فشارهای مختلف در طول مری و در ناحیه اسفنکتر تحتانی مری ثبت میشود. مانومتری به ویژه در تشخیص دقیق آشالازی و تفکیک آن از سایر اختلالات حرکتی مری مفید است.
3. آندوسکوپی: اگرچه آندوسکوپی به طور مستقیم در تشخیص آشالازی نقش محدودی دارد، اما برای رد کردن احتمال آشالازی کاذب (که میتواند به علت تومورها یا سایر مشکلات ساختاری ایجاد شود) استفاده میشود. در این روش، یک لوله باریک و انعطافپذیر با دوربین در انتهای آن از طریق دهان وارد مری میشود تا پزشک بتواند داخل مری و معده را به طور مستقیم مشاهده کند و هر گونه توده یا التهاب غیر طبیعی را شناسایی کند.
ترکیب این تستها به پزشکان کمک میکند تا آشالازی را با دقت بیشتری تشخیص داده و از سایر اختلالات مشابه تمایز دهند، که این امر برای تعیین روش درمان مناسب و مدیریت بیماری حیاتی است.
نمای آشالازی در رادیوگرافی بلع باریم
در رادیوگرافی بلع باریم، آشالازی با نشانههای مشخصی قابل شناسایی است. مری معمولاً به صورت متسع دیده میشود و تخلیه باریم از آن به کندی صورت میگیرد. در تصاویر، سطح مایع و هوا در مری قابل مشاهده است و اسفنکتر تحتانی مری (LES) به تدریج نازکتر شده و به شکل “منقار پرنده” درمیآید. این ویژگیهای خاص به تشخیص آشالازی کمک میکنند.
گاهی اوقات، یک دیورتیکول اپی فرنیک نیز در تصاویر رادیوگرافی دیده میشود که به عنوان یک کیسه کوچک در دیواره مری ظاهر میشود. در موارد پیشرفته و طولانی مدت آشالازی، مری ممکن است تغییر شکل داده و به صورت سیگموئیدی درآید. این تغییرات ساختاری و ویژگیهای خاص در رادیوگرافی بلع باریم، به تشخیص دقیقتر و تعیین مرحله بیماری کمک میکنند.
نشانههای آشالازی در مانومتری مری
در مانومتری مری، نشانههای آشالازی به وضوح قابل مشاهده هستند. این نشانهها شامل اختلال در شل شدن اسفنکتر تحتانی مری (LES) و نبود امواج پریستالتیک است. با استفاده از مانومتری مری با قدرت تفکیک بالا، تشخیص این اختلال بهطور قابل توجهی تسهیل شده است. براساس الگوی فشار در مری بدون امواج پریستالتیک، میتوان سه نوع آشالازی را تشخیص داد.
مانومتری مری قادر است مراحل اولیه بیماری را پیش از بروز اتساع مری و تجمع غذا شناسایی کند. این ویژگی باعث میشود مانومتری به عنوان بهترین روش تشخیص آشالازی شناخته شود. به کمک این تست، پزشکان میتوانند بیماری را در مراحل اولیه شناسایی و درمان مناسب را آغاز کنند، که این امر میتواند به جلوگیری از پیشرفت بیماری و بهبود کیفیت زندگی بیمار کمک کند.
راههای درمان آشالازی مری
هیچ روش قطعی برای پیشگیری یا درمان کامل آشالازی مری وجود ندارد. درمانهای موجود بیشتر به کاهش فشار اسفنکتر تحتانی مری (LES) متمرکز هستند تا تخلیه مری را با استفاده از نیروی جاذبه و فشار درون مری تسهیل کنند. با این حال، امواج پریستالتیک به ندرت پس از درمان بازمیگردند. حتی پس از درمان، ممکن است بقایایی از اتساع و افزایش فشار مری که قبل از درمان وجود داشتهاند، باقی بمانند.
راههای کاهش فشار اسفنکتر تحتانی مری شامل درمان دارویی، اتساع اسفنکتر با بالون پنوماتیک و میوتومی جراحی است. انتخاب روش درمان بهینه برای هر بیمار هنوز مشخص نشده است و به شرایط خاص هر بیمار بستگی دارد.
درمان دارویی: این روشها به طور کلی کمتر مؤثر هستند و بیشتر به عنوان درمانهای موقتی استفاده میشوند. داروهایی مانند نیتراتها و مسدودکنندههای کانال کلسیم (Calcium Channel Blockers) پیش از غذا مصرف میشوند. بیماران باید از تاثیر این داروها بر فشارخون خود آگاه باشند.
تزریق بوتاکس: تزریق سم بوتولینوم (بوتاکس) به اسفنکتر تحتانی مری تحت هدایت آندوسکوپی، رهاسازی استیل کولین از پایانههای عصبی را مهار میکند و در حدود ۶۶٪ از بیماران حداقل به مدت ۶ ماه اختلال در بلع و دیسفاژی را بهبود میبخشد.
داروهای مهارکننده فسفودیاستراز: داروهایی مانند سیلدنافیل (ویاگرا) نیز فشار LES را به طور مؤثری کاهش میدهند، اما استفاده بالینی از آنها به دلیل عوارض جانبی محدود است.
روشهای درمان طولانی مدت: اتساع اسفنکتر با فشار هوا و میوتومی هلر (Heller Myotomy) از جمله روشهای موثر برای درمان طولانی مدت آشالازی هستند. در اتساع اسفنکتر، بالونی درون اسفنکتر تحتانی مری قرار داده میشود و با افزایش فشار هوا، اسفنکتر کشیده میشود. میوتومی هلر یک روش جراحی است که در آن عضلات اسفنکتر تحتانی مری برش داده میشوند تا فشار کاهش یابد و بلع تسهیل شود.
در مجموع، هر یک از این روشهای درمانی با هدف کاهش علائم و بهبود کیفیت زندگی بیماران انجام میشود، اما انتخاب روش مناسب به شرایط بالینی و نیازهای خاص هر بیمار بستگی دارد.
روش درمان آشالازی با بالون مری و فشار هوا
روش اتساع اسفنکتر با فشار هوا برای درمان آشالازی دارای کارایی بین ۳۲ تا ۹۸ درصد است. در این روش آندوسکوپیک، یک بالون مری استوانهای و فاقد کمپلیانس (قابلیت انعطافپذیری) در محل اسفنکتر تحتانی مری قرار داده میشود. این بالون تا قطر ۳ تا ۴ سانتیمتر با هوا پر میشود تا فشار لازم برای اتساع اسفنکتر را ایجاد کند.
هدف از این روش، کاهش فشار اسفنکتر تحتانی مری و تسهیل عبور غذا و مایعات از مری به معده است. این فرآیند به کمک آندوسکوپی انجام میشود و به طور کلی یک روش کمتر تهاجمی نسبت به جراحی است.
عارضه اصلی این روش پارگی مری است که در حدود نیم تا ۵ درصد از موارد رخ میدهد. این عارضه میتواند جدی باشد و نیاز به درمان فوری دارد. بنابراین، انتخاب بیمار مناسب و دقت در انجام این روش بسیار مهم است.
با این حال، به دلیل کارایی نسبتا بالای این روش و کاهش علائم در بسیاری از بیماران، اتساع اسفنکتر با بالون مری همچنان یکی از روشهای موثر در درمان آشالازی محسوب میشود. در صورت موفقیتآمیز بودن، بیماران میتوانند بهبود قابل توجهی در علائم خود مشاهده کنند و کیفیت زندگیشان بهبود یابد.
عمل جراحی لاپاراسکوپی آشالازی
شایعترین روش جراحی برای درمان آشالازی، میوتومی هلر به روش لاپاراسکوپی است که معمولاً همراه با فوندوپلیکاسیون نسبی برای درمان ریفلاکس انجام میشود. این روش جراحی در ۶۲ تا ۱۰۰ درصد موارد نتایج خوب تا عالی را به همراه داشته است.
در میوتومی هلر، جراح از طریق لاپاراسکوپی برشی در عضلات اسفنکتر تحتانی مری ایجاد میکند تا فشار روی اسفنکتر کاهش یابد و بلع تسهیل شود. برای جلوگیری از بروز ریفلاکس معده به مری پس از میوتومی، عمل فوندوپلیکاسیون نسبی انجام میشود که شامل پیچیدن بخشی از معده به دور انتهای مری است.
پیشنهاد میشود به کارگاه پزشکی خون و ریه بر اساس هاریسون مراجعه فرمایید. یک مطالعه اروپایی نشان داده است که پس از دو سال پیگیری، میزان موفقیت هر دو روش بالونگذاری مری و لاپاراسکوپی برای میوتومی هلر تقریباً یکسان و در حدود ۹۰ درصد بوده است. این نتایج نشان میدهد که هر دو روش در بهبود علائم آشالازی مؤثر هستند، اما انتخاب بین این دو روش ممکن است بر اساس شرایط خاص هر بیمار و ترجیحات جراح متفاوت باشد.
در مجموع، میوتومی هلر به روش لاپاراسکوپی همراه با فوندوپلیکاسیون نسبی، یک گزینه جراحی مؤثر و کمتهاجمی برای درمان آشالازی است که میتواند بهبودی قابل توجهی در کیفیت زندگی بیماران ایجاد کند.
درمان گیاهی آشالازی
آشالازی درمان گیاهی موثری ندارد و استفاده از داروهای گیاهی ممکن است علائم این بیماری را تشدید کند. به همین دلیل، توصیه میشود که به دنبال درمان آشالازی در طب سنتی نباشید. مدیریت و درمان آشالازی نیازمند روشهای پزشکی و جراحی تخصصی است که توسط پزشکان متخصص انجام میشود. به کارگیری روشهای درمانی اثباتنشده یا گیاهی ممکن است باعث تاخیر در دریافت درمان مناسب و بروز عوارض جدیتر شود. بنابراین، بهتر است به توصیههای پزشکان و روشهای درمانی علمی و معتبر اعتماد کنید.
روشهای جدید درمان آشالازی
در برخی موارد پیشرفته آشالازی، بیماران به روشهای سنتی مانند بالون مری یا میوتومی هلر پاسخ نمیدهند. برای این بیماران مقاوم به درمان، گزینههای جراحی پیشرفتهتری وجود دارد. این گزینهها شامل برداشتن مری و بالا کشیدن معده یا قراردادن قطعهای از کولون عرضی بین دو سر برش است، که جایگزینی برای ایجاد گاستروستومی محسوب میشود.
یکی از روشهای آندوسکوپیک جدید برای درمان آشالازی، میوتومی مری از طریق دهان است. در این تکنیک، یک تونل در دیواره مری ایجاد میشود که از طریق آن، عضله حلقوی اسفنکتر و بخش انتهایی مری با استفاده از الکتروکوتر بریده میشوند. مطالعات کوتاهمدت نشان دادهاند که این روش نتایج مطلوبی به همراه داشته و مزایایی نسبت به جراحی لاپاراسکوپی متداول دارد، از جمله بهبود سریعتر و اجتناب از برش دیافراگم به روش جراحی.
در مواردی که آشالازی به درستی درمان نشده یا به طور ناقص درمان شده باشد، گشاد شدن مری میتواند منجر به التهاب مری یا ازوفاژیت ناشی از استاز شود. این التهاب طولانی مدت احتمال ارتباط بین آشالازی و سرطان سلول سنگفرشی مری (SCC مری) را توضیح میدهد. تومورها معمولاً چندین سال پس از ابتلا به آشالازی ایجاد میشوند و خطر ابتلا به سرطان مری در این بیماران نسبت به سایرین ۱۷ برابر افزایش مییابد.
با توجه به این اطلاعات، تشخیص زودهنگام و درمان مناسب آشالازی بسیار حیاتی است تا از پیشرفت بیماری و بروز عوارض جدی مانند سرطان جلوگیری شود. روشهای جدید و پیشرفته درمانی امیدی تازه برای بیماران مقاوم به درمانهای سنتی محسوب میشوند و میتوانند به بهبود کیفیت زندگی آنها کمک کنند.
نتیجهگیری
آشالازی مری، اگرچه یک بیماری نادر و چالشبرانگیز است، اما با درک بهتر علائم، تشخیص دقیق و بهکارگیری روشهای درمانی موثر، میتوان کیفیت زندگی بیماران را به طرز چشمگیری بهبود بخشید. این بیماری که با اختلال در بلع و تخلیه مری همراه است، ممکن است در ابتدا به نظر پیچیده و ترسناک بیاید. اما خوشبختانه، پیشرفتهای علمی و پزشکی راههای متعددی را برای کنترل و درمان آن ارائه دادهاند.
از مانومتری مری با قدرت تفکیک بالا گرفته تا روشهای جراحی پیشرفته مانند میوتومی هلر و درمانهای آندوسکوپیک جدید، هر یک از این روشها میتوانند به کاهش علائم و بهبود عملکرد مری کمک کنند. همچنین، آگاهی از روشهای تشخیصی دقیق، همچون رادیوگرافی بلع باریم و آندوسکوپی، نقش حیاتی در تشخیص بهموقع و شروع درمان مناسب دارد.
هرچند درمانهای گیاهی و روشهای طب سنتی برای آشالازی توصیه نمیشوند، اما این نباید باعث ناامیدی بیماران شود. علم پزشکی امروز، با داشتن ابزارهای نوین و کارآمد، امیدبخشتر از همیشه است. با پیگیری منظم و همکاری با تیم پزشکی متخصص، میتوان به نتایج مطلوبی دست یافت و زندگی روزمره را بدون نگرانی از این بیماری ادامه داد.
بنابراین، اگر شما یا یکی از عزیزانتان با علائم آشالازی مواجه هستید، به جای نگرانی و تردید، به دنبال راههای درمانی علمی و تخصصی باشید. اعتماد به دانش پزشکی و استفاده از روشهای درمانی معتبر، کلید سلامتی و بهبود شما خواهد بود. از این فرصت بهرهبرداری کنید و با رویکردی مثبت و اطلاعات کامل، قدم به سوی بهبود بردارید. با علم و آگاهی، میتوانید بر آشالازی غلبه کنید و زندگی را با تمام زیباییهایش تجربه کنید.